|

1.- INTRODUCCIÓN
La deglución es un proceso complejo y requiere la coordinación de los nervios craneales, el tronco cerebral, la corteza cerebral y los músculos de la boca, la faringe y el esófago. Estos nervios canalizan las sensaciones y movimientos relacionados con la deglución. Cualquier anomalía que afecte a estos nervios, a la corteza cerebral, cerebro medio o cerebelo puede repercutir negativamente en la capacidad de deglutir.[1]
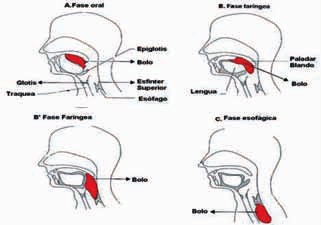
Las cuatro fases de la deglución son:
- Fase preparatoria oral: es voluntaria. El líquido y la comida son manipulados para formar el bolo alimenticio. Durante esta fase el bolo se queda entre la lengua y el paladar duro, y el paladar blando desciende para evitar que el bolo acceda a la faringe. Las vías aéreas se encuentran abiertas.
- Fase oral: es voluntaria. El paladar blando se eleva y la comida se mueve mediante movimientos peristálticos hasta la faringe. Se cierra entonces de forma simultánea la naso-faringe.
- Fase faríngea: es voluntaria e involuntaria. El bolo alimenticio se transporta a través de la parte posterior de la faringe. La laringe se cierra para proteger las vías aéreas y entonces se abre la parte superior del esfínter esofágico.
- Fase esofágica: es involuntaria. Sigue a la fase faríngea. El bolo alimenticio es transportado al estómago mediante movimientos peristálticos.[2]
La disfagia es la dificultad para deglutir, que puede resultar de una lesión o de una enfermedad neurológica.[1]
Signos y síntomas de la disfagia en niños
- Babear excesivamente.
- Problemas al masticar y deglutir.
- Expulsar la comida de la boca por una falta de control de la lengua.
- Escupir y rechazar la comida.
- Aumento de la duración de la alimentación, por ejemplo más de 45 minutos.
- Signos de aumento del esfuerzo, fatiga y disminución del estado de alerta.
- Dificultad para controlar líquidos, semisólidos y sólidos.
- Signos de distres respiratorio durante la alimentación: cambios en los patrones normales de la respiración, respiración con esfuerzo, respiración ruidosa.
- Signos de aspiración: ahogo, tos, atragantamientos y sibilancias.
- Historia clínica recurrente de infecciones respiratorias.
- Sensibilidad oral al tacto extrema. Signos: sensibilidad de contacto extrema dentro y alrededor de la boca, rechazo de la comida o muecas faciales, intolerancias a ciertas texturas de alimentos.[2]
La Parálisis Cerebral Infantil (PCI) causa distintas alteraciones motoras que alteran tanto la función esofágica como la orofaríngea. Son frecuentes los problemas de habla, deglución y respiratorios.[4]
Los reflejos primitivos presentes en el lactante normal son esenciales y forman parte del desarrollo normal del niño. La persistencia de éstos y otros reflejos primitivos, tales como el reflejo tónico - asimétrico del cuello, puede interferir con la alimentación de un paciente con PCI. [5]
Respuestas anormales tales como el reflejo de mordisqueo, reflejo de succión-deglución, falta de lateralización en la lengua, inestabilidad mandibular o mordida fásica pueden limitar de forma grave la capacidad del paciente para masticar, colocar y tragar el bolo alimentario de forma segura. También dificulta la alimentación el babeo excesivo, e incrementa el riesgo de bronco aspiración. [6]
Los niños con PCI tienen dificultad para controlar la lengua y manipular el bolo alimenticio. Presentan problemas para mover la comida desde la boca hasta la faringe, retrasando el acto de tragar en la faringe. El retraso o falta de inicio del reflejo de tragar incrementan el riesgo de aspiración al quedar desprotegidas las vías respiratorias. [1]
Valoración de los problemas alimentarios y del estado nutricional
- Anamnesis completa sobre antecedentes perinatales, enfermedades y tratamientos previos.
- Evaluación del desarrollo psicomotor.
- Valoración de la deglución:
Deberá de cubrir tres aspectos principales:
- Determinar la capacidad para mover las partes del cuerpo asociadas con los mecanismos de la deglución: cabeza, cuello y hombros.
- Valorar las actividades vegetativas: succión, deglución, mordedura, mascado y actividad respiratoria
- Valorar su capacidad para mover y manejar los órganos de la elocución: mandíbula, labios, lengua y laringe.
- Historia alimentaria: tiempo de duración de la alimentación, síntomas sugestivos de disfagia, posturas, alimentos con los que presenta ahogo.
- Valoración del estado nutricional. [7,8]
Consecuencias de los problemas de alimentación
Estos problemas son muy diversos:
- Duración muy prolongada de las comidas.
- Dificultades para la masticación y la deglución
- Ingestión de escasa cantidad de alimento o su rechazo.
- Vómitos frecuentes.
La principal consecuencia de todo esto es la malnutrición, que está presente en uno de cada tres de los niños con déficit neurológico importante.[9]
Manejo de la Disfagia
Posición
El objetivo es mantener alineado el cuerpo. Los niños con escaso control de la cabeza y escasa estabilidad del tronco requieren unas técnicas de posicionamiento apropiadas e individualizadas.
Para evitar la aspiración del bolo alimenticio y paso de éste hacia la faringe (fase oral), en niños con grandes problemas de deglución. Se debe de colocar al niño de la siguiente manera:
- Bajar la barbilla.
- Reclinar 30º y flexionar la cadera.
En niños con problemas en el paso del bolo alimenticio de la faringe hacia el esófago (fase faríngea), se recomienda colocar al niño en:
- Posición recta con el cuello y la cadera flexionados.
Nunca se debe alimentar con el cuello extendido.
Dieta
Los niños con disfagia pueden tener dificultades para controlar diferentes tamaños del bolo alimenticio, sabores y texturas.
Modificaciones recomendadas según las necesidades de cada niño:
- Se puede variar el tamaño del bolo con diferentes texturas para que la capacidad de deglutir sea más eficaz.
- Niños con afección en la deglución pueden tolerar mejor una textura consistente que una textura fina y más líquida, pero pueden requerir más tiempo para masticar. Se recomiendan los líquidos densos, ya que reducen el riesgo de aspiración, pudiendo utilizarse almidones para espesar los líquidos.
- Debe ofrecerse al niño una amplia gama de sabores de la textura recomendada. Registrar la tolerancia y preferencias del niño.
- Los niños varían en cuanto a la respuesta hacia la temperatura de los alimentos.
Utensilios disponibles
- Diferentes tamaños y formas de cucharas, para controlar el tamaño del bolo.
- Platos con bordes de protección.
- Cuencos con soportes, o con manteles antideslizantes.
- Mangos especiales para tenedores y cucharas, que serán curvos para niños con movimientos limitados.
- Dispositivos de soporte como cabestrillos y protecciones de dedos y brazos.
Prevención de las complicaciones
- Broncoaspiración: mediante la observación de signos como tos, atragantamiento o distrés respiratorio. Se debe registrar tipo y frecuencia respiratoria.
- Reflujo gastroesofágico (RGE): ocurre en un porcentaje elevado de pacientes con lesión neurológica, sobre todo cuando existen alteraciones motoras severas. Es una manifestación de una dismotilidad que afecta a todo o parte del tubo digestivo.
- Poner en posición de sentado o en decúbito supino a los lactantes, espesar las tomas que deben ser frecuentes y en pequeñas cantidades, administrar medicamentos como antiácidos, procinéticos, omeprazol… Cuando todo lo anterior fracasa puede ser necesario recurrir a la cirugía ya que el RGE puede ser causa de aspiración.
- Desnutrición: monitorizar el estado de crecimiento, hidratación y nutrición de los niños con disfagia. Poner en marcha actividades específicas para mantener la nutrición y la hidratación oral, basándose en las necesidades individuales de cada niño. [10]
Información al Cuidador
- Conseguir una postura estable adecuada durante las comidas, que puede ser diferente en cada niño.
- Preparación de comidas con texturas adecuadas para el niño, se pueden utilizar productos espesantes.
- Las raciones deben ser pequeñas.
- La duración de las comidas no debe ser superior a 30 minutos.
- Evitar comer entre horas.
- Usar utensilios adaptados para comer.
- Las comidas deben ser momentos placenteros. [9]
- Mantener un ambiente tranquilo (evitando ruidos y distracciones).
- La comida no debe utilizarse como castigo o recompensa.
- Limpiar la boca o realizar otras tareas de limpieza personal sólo cuando haya terminado de comer
2.- BIBLIOGRAFÍA
[1] Ramritu P, Finlayson K, Mitchell A, Croft G. Identification and Nursing Managament of Dysphagia in individuals with Neurological Impairment. The Joanna Biggs Institute for Evidence Based Nursing and Midwifery; 2000. Systematic Review No.8.
[2] Reproducido del Best Practice 2000; 4 (3): 1-6 ISSN 1329-1874. Actualizado 20-03-07: “Identificación y manejo de la disfagia en niños con afectación neurológica”.
[3] Zorowitz R. Speech Therapy and disorders of deglutition. En: Lazar R.Editor Principles of Neurologic Rehabilitation.U.S.A: Mc Graw-Hill, 1997.
[4] Aguilar Rebolledo, F. Plast & Rest Neurol 2006; 5 (1): 52-57. Enero-Junio 2006: “Disfagias neurológicas más comunes en niños y adulto
[5] Dahl M, Thommenssen M, Rasmussen M etal. Fedding and nutricional characteristics in children with multiple moderate or severe cerebral palsy. Acta Paediatr, 1996; 85-697.
[6] Griggs CA, Jones PM, Lee RE. Videofluroscopic investigation of feeding disorders in children with multiple handicap. Dee Med Child Neurol., 1989; 31- 203.
[7] Kruseu, K. (1993). "Medicina física y rehabilitación".. Crickmay, Marie (1977).
[8] "Logopedia y el enfoque Bobath en Parálisis
[9] J.M. Moreno Villares, M.J. Galiano Segovia, M.A. Valero Zanuy, M. León Sanz. “Alimentación en el paciente con parálisis cerebral”. ACTA Pediátrica española 2001, 59 (1). “Alimentación en el paciente con PCI”
[10] Best Practice 2009; 13 (1): 1-4 “Valoración y manejo de la disfagia en niños con afectación neurológica”.
|



